Stary dom wśród roślinności pachniał wilgocią i stęchlizną. Na stole stała metalowa skrzynka z lekami. W środku — antybiotyki. Proste tabletki i syropy, które miały leczyć, a czasem raniły bardziej niż choroba.

Antybiotyki. Lekarstwo i przekleństwo. Wchodzą do naszego życia cicho, niemal niezauważenie. Przepisane na ból gardła, na infekcję, na wszystko, co nie daje spokoju. Jednak czy zastanawiamy się, co dzieje się potem?
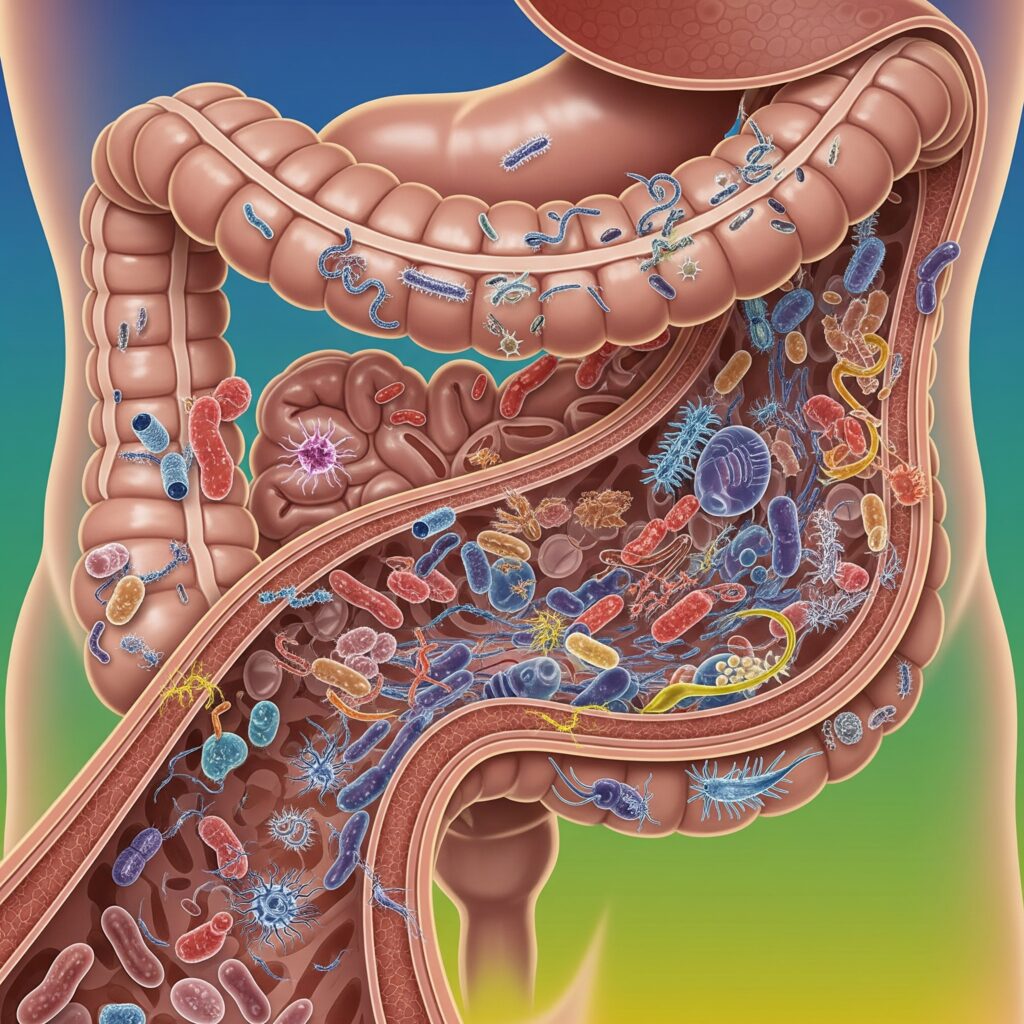
Mikrobiom — niewidzialny świat w nas. Miliony bakterii, które trzymają nas w równowadze. Antybiotyki niszczą go bez litości. Zabijają dobre bakterie razem ze złymi. To jakby wyciąć las, by pozbyć się jednej chorej gałęzi.
Badania potwierdzają, że antybiotykoterapia gwałtownie obniża liczbę korzystnych bakterii z rodzajów Lactobacillus, Bifidobacterium i Bacteroides. W ich miejsce rośnie liczba patogenów, jak Clostridium difficile czy drożdży Candida albicans, które mogą wywołać poważne infekcje, np. kandydozę jamy ustnej czy rzekomobłoniaste zapalenie jelita.
„Czy naprawdę muszę je brać?” — zapytała cicho kobieta. Jej ręce drżały, gdy sięgała po kolejną tabletkę. „Lekarz powiedział, że tak. Ale czy to konieczne?”
Milczenie w pokoju było gęste. Nie było łatwych odpowiedzi. Była tylko ta skrzynka i jej ciężar.
Antybiotyki stały się symbolem naszej walki z chorobą. Ale też symbolem naszej bezradności i pośpiechu. Często sięgamy po nie zbyt szybko, bez zastanowienia, bez świadomości skutków.
W codziennych gestach — otwieranie buteleczki, połknięcie tabletki, wypicie szklanki wody — kryje się więcej niż medyczna procedura. To akt zaufania, ale i ryzyka. Ryzyka, które może odbić się na naszej odporności, na naszej wewnętrznej równowadze.

„Może spróbujemy inaczej?” — zaproponował cicho mężczyzna. Jego spojrzenie było spokojne, pełne troski. „Może warto poszukać przyczyny, a nie tylko gasić ogień?”
Nie było zgody, nie było sprzeciwu. Była chwila zawahania i ciepło, które rozlało się między nimi.
Jak dbać o mikrobiom po antybiotykach?
Badania pokazują, że mikrobiom jelitowy potrzebuje czasu i wsparcia, by się odbudować. Nawet krótkotrwała terapia antybiotykowa może wywołać dysbiozę — zaburzenie równowagi mikroflory, które sprzyja infekcjom i osłabia odporność.
Dlatego po zakończeniu antybiotykoterapii warto sięgnąć po probiotyki — preparaty zawierające żywe kultury bakterii. Najlepiej te, które mają potwierdzone działanie kliniczne, np.:
- Lactobacillus rhamnosus GG — zmniejsza ryzyko biegunki poantybiotykowej i wspiera odbudowę mikrobioty.
- Saccharomyces boulardii — drożdżak odporny na antybiotyki, stosowany równocześnie z terapią.
- Bifidobacterium lactis i Lactobacillus acidophilus — wspomagają regenerację śluzówki jelit i układ odpornościowy.

Suplementację warto prowadzić przez co najmniej 4–6 tygodni po zakończeniu antybiotyków, by zapewnić stabilną odbudowę mikrobiomu. Choć mój biochemik twierdzi, że aż… przez pół roku.
Dieta — naturalne wsparcie
Codzienna dieta jest ważnym źródłem probiotyków i prebiotyków. Kiszonki, fermentowane produkty mleczne (jogurt, kefir, maślanka) oraz warzywa i owoce bogate w błonnik pomagają odbudować zdrową florę jelitową.

Warto wybierać produkty, które zawierają szczepy bakterii o potwierdzonym działaniu, unikając przypadkowych suplementów.
Nadzieja na przyszłość
Naukowcy pracują nad nowymi antybiotykami, które działają selektywnie — eliminują tylko chorobotwórcze bakterie, pozostawiając mikrobiom nienaruszony. Przykładem jest lolamicyna, która w badaniach na myszach skutecznie zwalczała groźne bakterie, omijając te pożyteczne.
To może być początek nowej ery leczenia, w której nie tracimy równowagi ciała, walcząc z chorobą.
Podsumowanie
Antybiotyki ratują życie, ale ich stosowanie wymaga rozwagi. Dbajmy o mikrobiom — to nasza naturalna tarcza. Po terapii sięgajmy po probiotyki i zdrową dietę. Słuchajmy ciała i szukajmy przyczyn, nie tylko skutków.
kontakt@gogactwozdrowia.pl
